王冰医生的科普号
- 精选 一年没拍片男子确诊多原发肺癌 ,幸亏患者有个体检好习惯发现时还在早期
武昌的蒋师傅(化姓)有个定期体检的好习惯,去年体检还好好的,上月检查却先后发现,两肺各出现一个比拳头还大的阴影——肺癌。若是左右肺间转移,一般都是晚期。凭借这点医学常识,蒋师傅给自己判了「死刑」。求生欲催促他去求助于武汉市肺科医院外科。外科医生仔细研判,确认双肺确实都是恶性肿瘤,但却通过手术为蒋师傅成功为他「翻案、改判」。这是怎么回事呢?医生透露,这是一种离奇肺癌,发病率仅0.2%-8%,但他怕你早发现,更怕医生刨他「根」。蒋师傅从30多岁开始就烟不离手,如今59岁的他,明显感觉肺功能大不如前。不过,他有个好习惯,每年都参加体检。去年4月,体检,肺部并无大碍,这让蒋师傅有些得意,他继续「吞云吐雾」享受烟草带来的麻痹。上月,蒋师傅开始出现咳嗽,在武昌某大型医院,医生根据CT结果,怀疑他右上肺存在恶性肿瘤可能。随后,蒋师傅来到市肺科医院,想借助气管镜检查,一探究竟。结果发现,不仅右上肺有肿瘤,左上肺支气管也有肿瘤,且病理结果显示为鳞癌。蒋师傅一下子瘫软了。因为他懂一点关于癌症的常识,知道如果恶性肿瘤出现在两肺上,九成可能是左右肺间发生转移的结果,一旦发生转移,也意味着恶性肿瘤进入晚期。「一年前还好好的,为啥突然就「晚期」了呢?」百思不得其解后,蒋师傅再次找到医生,问是否还有手术机会。外科医生王冰劝他莫慌,建议他进行右上肺经皮穿刺活检,弄清楚右肺是否也是癌症,是否与左肺鳞癌有转移关系。蒋师傅照做,最终果如王冰医生所料,右上肺为腺癌,且经过PET/CT检查确认,没有发现淋巴结转移。王冰告诉蒋师傅:「虽然左右肺都是恶性肿瘤,但却并不是你想象中的晚期,因为左肺恶性肿瘤是肺鳞癌,右肺的恶性肿瘤是肺腺癌。他们相互之间并无瓜葛,是独立存在的,并非是转移的结果。这种多原发肺癌,发病率只有0.2%—8%,占肺癌家族的0.8%-14.5%。」不是转移,也就不一定是晚期,这意味着死神并没有把生的大门完全关上。蒋师傅立刻来了精神,继续询问得知,左肺鳞癌,右肺腺癌,均处于早期。手术被很快安排上了。最先进行的是右上肺腺癌的切除手术。王冰说,腺癌容易转移,要先将他干掉。腺癌切除手术20天后,本月中旬,左肺鳞癌切除手术也被安排上了两次手术都很成功,目前,蒋师傅双肺恢复良好。王医生说,一年内肺癌如此突飞猛进,实属少见。好在蒋师傅有一个体检的好习惯,在肺癌进入晚期前,将他们发现。另外,发现左右肺同时患癌后,不要轻易把自己归入那「99.2%-85.5%的晚期」,因为还有0.8%-14.5%是多原发肺癌,情况可能没那么糟。所以,一定要及早做病理分析,对他们的本质「刨根问底」。第三,还是那句话:「重要的事情说三遍:戒烟、戒烟、戒烟!」
 王冰 主治医师 武汉市肺科医院 外科I病区466人已读
王冰 主治医师 武汉市肺科医院 外科I病区466人已读 - 医学科普 淋巴结结核
淋巴结结核是一种由结核分枝杆菌引起的慢性炎症性疾病,通常发生在颈部、腋下和腹股沟等部位的淋巴结。以下是关于淋巴结结核的一些科普知识:病因:淋巴结结核的病因是结核分枝杆菌感染。这种细菌通常通过飞沫传播,进入人体后,在淋巴结中繁殖并引起炎症反应。症状:淋巴结结核的症状包括淋巴结肿大、疼痛、发热、盗汗等。淋巴结肿大通常是无痛的,但随着病情的发展,可能会出现疼痛和发热等症状。诊断:淋巴结结核的诊断通常需要通过实验室检查和影像学检查来确定。实验室检查包括血液检查、结核菌素试验等。影像学检查包括X线、CT等。治疗:淋巴结结核的治疗通常采用抗结核药物进行治疗。常用的抗结核药物包括异烟肼、利福平、吡嗪酰胺等。治疗期间,患者需要定期进行检查,以确保治疗效果。如果淋巴结出现化脓,可以通过手术进行病灶清除,治疗效果比较确切预防:预防淋巴结结核的关键是加强个人卫生,避免与结核病患者接触,以及及时接种卡介苗等预防措施。总之,淋巴结结核是一种常见的慢性炎症性疾病,通过及时诊断和治疗,大多数患者可以治愈。同时,加强预防措施可以减少淋巴结结核的发病率。
 王冰 主治医师 武汉市肺科医院 外科I病区58人已读
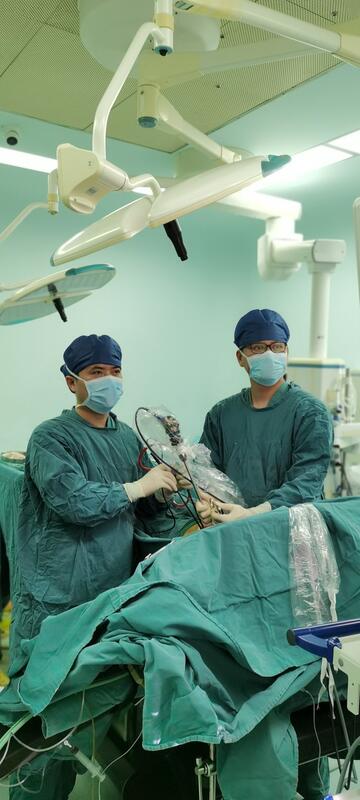
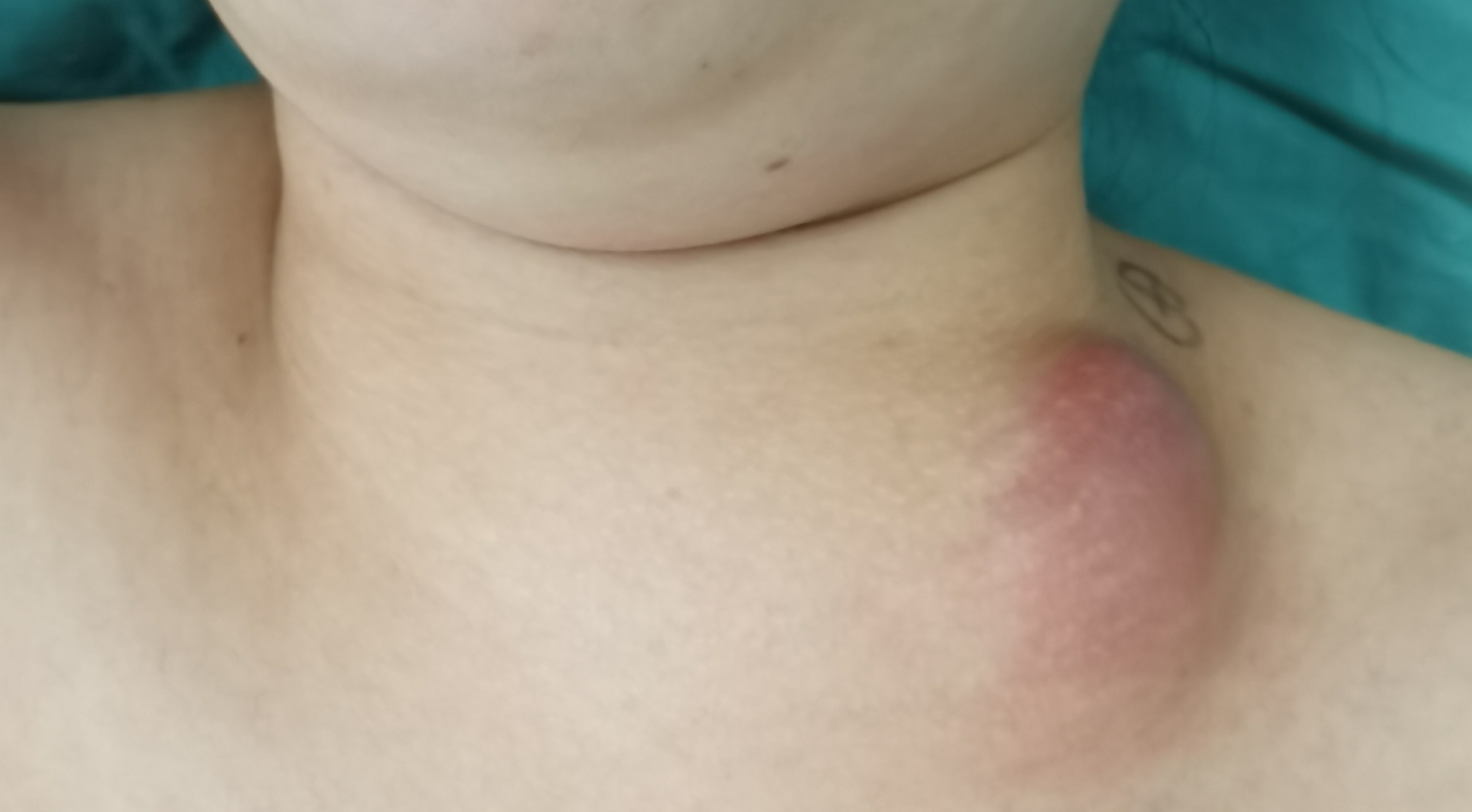
王冰 主治医师 武汉市肺科医院 外科I病区58人已读 - 案例 颈部淋巴结结核
治疗前 发现右侧颈部肿块半月余,诊断不明确,肿块持续肿大,诊断性抗结核效果欠佳 治疗中 右侧颈部淋巴结区域性清除术 治疗后 治疗后7天 恢复顺利,伤口恢复顺利
 王冰 主治医师 武汉市肺科医院 外科I病区584人已读
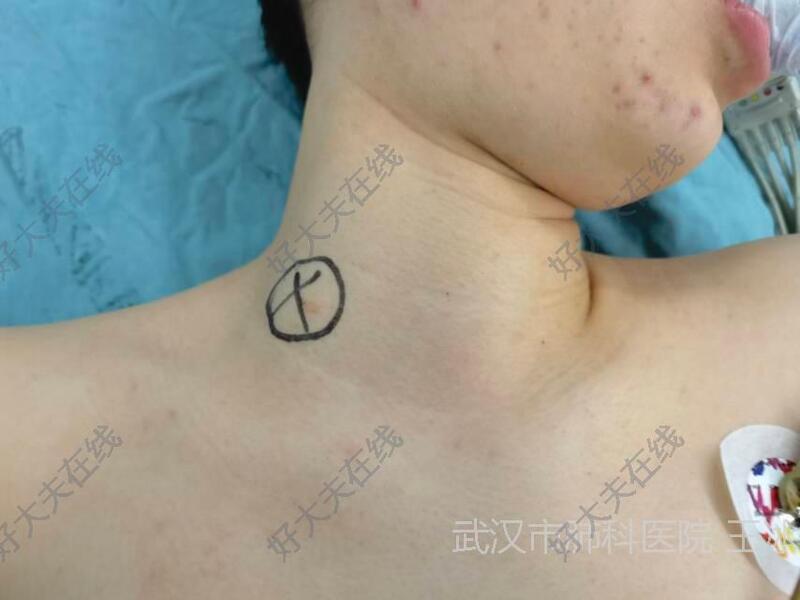
王冰 主治医师 武汉市肺科医院 外科I病区584人已读 - 案例 结核性脓胸
治疗前 左侧结核性脓胸抗结核治疗半年脓胸未见吸收,左肺压迫明显,纤维板形成 治疗中 单孔胸腔镜左胸纤维板剥脱术 治疗后 治疗后0天 左侧纤维板完全剥除,肺复张良好
 王冰 主治医师 武汉市肺科医院 外科I病区149人已读
王冰 主治医师 武汉市肺科医院 外科I病区149人已读 - 媒体报道 本是肺的“安全带” 生病石化“变枷锁” 武汉首创这一新技术能为肺实现微创解锁
人体的五脏六腑,彼此间都有“软垫”(医学上称为浆膜)隔开,以此来定位彼此界限,避免不小心串门或碰撞。浆膜本是脏器的安全带、减震器,可他们要是生病了,不仅立马翻脸不认主人,还一言不合就“筑墙”,石化成僵硬的“铜墙铁壁”,把脏器锁死。以往,解救被锁死的脏器,皆需“开胸破肚”,创伤大、风险高。3月26日,武汉市肺科医院外科挑战“不可能”,在国内首次使用微创手段,进胸腔成功拆除“铜墙铁壁”,给憋闷的肺“解锁”。 49岁患者老杨(化姓),患有结核性脓胸。上周,他慕名来到武汉市肺科医院,想通过单孔胸腔镜手术,解决自己的病痛。不过,检查却发现,老杨的病情可不仅仅是普通的结核性脓胸那么简单。因为延误治疗多年,其肺外浆膜和胸腔壁上的浆膜,两层保护垫都已经钙化,形成两堵“墙”一样的硬壳,硬壳牢牢地将肺封锁在一个狭小的空间里,让肺无法正常伸缩。咳、喘、闷,让老杨痛苦不堪。 这两层“墙”有多难破?外科医生刘小玉说,厚度达约1厘米,硬如混凝土,一般外科手术刀无法切割,手术剪捏变形了,也剪不动。 早在一年前,武汉市肺科医院在中部地区率先采用单孔胸腔镜手术,解决普通的结核性脓胸问题,被称为这一领域的“中部第一刀”。如今,经过长期的技术探索和手术经验积累,攻克这两堵“墙”,外科医生们已经有了十足的把握。 经过3个多小时的努力,刘小玉等人成功将老杨肺上的两层“铜墙铁壁”剥落。肺自由了,老杨的呼吸也自由了,现场响起了欢呼声。 坚不可摧的钙化灶是如何被攻克的呢? 对付这种硬“墙”,普通手术刀、剪没有用,他便联想到了骨科手术上用的椎板咬骨钳。不过,通过咬骨钳,将第一层硬“墙”(钙化的胸腔内壁浆膜)打穿是第一步,更难的是如何把这堵硬“墙”,从胸腔壁上剔下来。因为“硬”只是一个表面难题,更难的是没有足够的操作空间。第一层硬“墙”紧贴胸腔内壁。“墙”硬,胸腔内壁也硬,中间可以下刀的地方几乎没有。这一步考验着手术主刀医生的能力,也考验着扶镜手的技术。扶镜手要时时刻刻保证,胸腔镜精准地锁定在手术工具正在进攻的这毫厘之间。 经过主刀医生和扶镜手心有灵犀的配合,这道难题很快被突破。剔下第一层“墙”,再去剔除直接包裹肺的硬“墙”,就显得游刃有余了。因为肺是有弹性的,手术操作工具,通过按压肺,便能撑开一定的操作空间。 通过单孔胸腔镜手术解决脓胸,这一技术的首创者,上海著名的胸外科专家曾直言,如果脓胸已经出现钙化,这时采用微创技术的难度很大,不要轻易尝试。如今,武汉市肺科医院成功挑战了这种“不可能”,实现了国内首创,这一首创,将单孔胸腔镜手术的应用场景进一步扩展,避免了大开胸手术对患者带来的较大创伤和风险,同时降低了手术费用
 王冰 主治医师 武汉市肺科医院 外科I病区278人已读
王冰 主治医师 武汉市肺科医院 外科I病区278人已读





